Cập nhật lần cuối: 13-04-25 bởi BS.Nguyễn Thị Thu Anh
I. GIỚI THIỆU
Gan là cơ quan nội tạng tự tái tạo duy nhất trong cơ thể con người. Khả năng tái tạo này khiến gan có nguy cơ phát triển các khối u bất thường.
Năm 1958, bác sĩ Hugh Edmondson lần đầu tiên mô tả tăng sản nốt khu trú (focal nodular hyperplasia – FNH) là một khối u gan rắn, lành tính có nguồn gốc không phải mạch máu. Trước đây, FNH được gọi bằng nhiều từ đồng nghĩa khác nhau, bao gồm u tuyến có cuống, nốt tăng sản đơn độc, xơ gan khu trú và u hamartoma gan (pedunculated adenoma, solitary hyperplastic nodule, focal cirrhosis, and hepatic hamartoma). Năm 1994, nhóm công tác quốc tế của Đại hội thế giới về tiêu hóa (International Working Party of the World Congresses of Gastroenterology) đã chuẩn hóa thuật ngữ chẩn đoán là tăng sản nốt khu trú và phân loại nó là nốt gan tân tạo. Sau đó, tăng sản nốt khu trú được phân biệt với các tình trạng tân sinh gan.
Đây là khối u lành tính phổ biến thứ hai ở gan, sau u máu (hemangioma). Nó thường được phát hiện tình cờ và phổ biến nhất ở phụ nữ trong độ tuổi sinh sản. (1)
Không giống như u máu, FNH được cho là kết quả của việc tăng số lượng tế bào gan do giảm tưới máu hoặc tăng tưới máu từ các động mạch bất thường trong thùy gan. FNH thường bị nhầm lẫn với các tình trạng bệnh lý đi kèm, khiến việc chẩn đoán và quản lý trở nên khó khăn.
Nhiệm vụ lâm sàng chính là phân biệt nó với các tổn thương gan tăng mạch khác như u tuyến gan, ung thư biểu mô tế bào gan hoặc di căn tăng mạch, nhưng các thủ thuật chẩn đoán xâm lấn thường có thể tránh được bằng cách sử dụng các kỹ thuật hình ảnh thích hợp. Chụp cộng hưởng từ (MR) nhạy hơn và đặc hiệu hơn siêu âm thông thường (US) hoặc chụp cắt lớp vi tính (CT), nhưng siêu âm Doppler và siêu âm tăng có tiêm thuốc cản quang (CEUS) có thể cải thiện đáng kể độ chính xác trong chẩn đoán FNH. Khi đã chẩn đoán đúng, trong hầu hết các trường hợp không có chỉ định phẫu thuật và điều trị bao gồm theo dõi lâm sàng bảo tồn ở những bệnh nhân không có triệu chứng. (2)
II. NGUYÊN NHÂN
Nguyên nhân gây ra FNH vẫn chưa được xác định rõ ràng. Tuy nhiên, người ta cho rằng nó là do dị dạng động mạch trong gan. Những dị dạng và thay đổi về tưới máu này gây ra phản ứng tái tạo, tăng sản của tế bào gan bình thường. Điều thú vị là tế bào gan có thể phản ứng bằng tăng sản sau cả tình trạng giảm tưới máu và tăng tưới máu. Do đó, bất kỳ tình trạng bệnh lý đi kèm nào gây ra khuynh hướng phát triển dị dạng động mạch đều có thể làm tăng nguy cơ mắc FNH. Giãn mao mạch xuất huyết di truyền, còn được gọi là hội chứng Osler-Weber-Rendu, có thể làm tăng tỷ lệ mắc FNH. Tỷ lệ mắc FNH cũng tăng lên khi có u máu. (1)
III. DỊCH TỄ HỌC
Ở người lớn, tổn thương gan lành tính phổ biến nhất là u máu. Tuy nhiên, FNH là loại phổ biến thứ hai, chiếm khoảng 8% trong số tất cả các tổn thương gan không phải u máu.
FNH có thể xuất hiện sớm từ thời thơ ấu. Tỉ lệ mắc ở phụ nữ nhiều hơn nam giới (Tỷ lệ nam/nữ 8/1). Tỷ lệ mắc FNH tăng ở phụ nữ trong độ tuổi từ 20 đến 50, điều này cho thấy tình trạng này có thể liên quan đến việc tăng estrogen.
Các tài liệu gần đây, chưa có bằng chứng thuốc tránh thai đường uống là nguyên nhân gây ra FNH. Tuy nhiên, những phụ nữ dùng thuốc tránh thai đường uống hàng ngày có các nốt sần lớn hơn những phụ nữ không dùng thuốc tránh thai đường uống có chứa estrogen. Ngoài ra, phụ nữ, bất kể có sử dụng thuốc tránh thai đường uống hay không, đã được chứng minh là có các nốt sần lớn hơn nam giới.
FNH hiếm khi xuất hiện ở trẻ em.
IV. MÔ BỆNH HỌC
Hầu hết tổn thương tăng sản dạng nốt khu trú là đơn độc với kích thước từ 4 đến 8 cm. Chỉ có 3% trường hợp đạt đường kính lớn hơn 10 cm.
Tăng sản dạng nốt khu trú phát triển trong mô nhu mô gan vốn bình thường về mặt mô học.
Đại thể
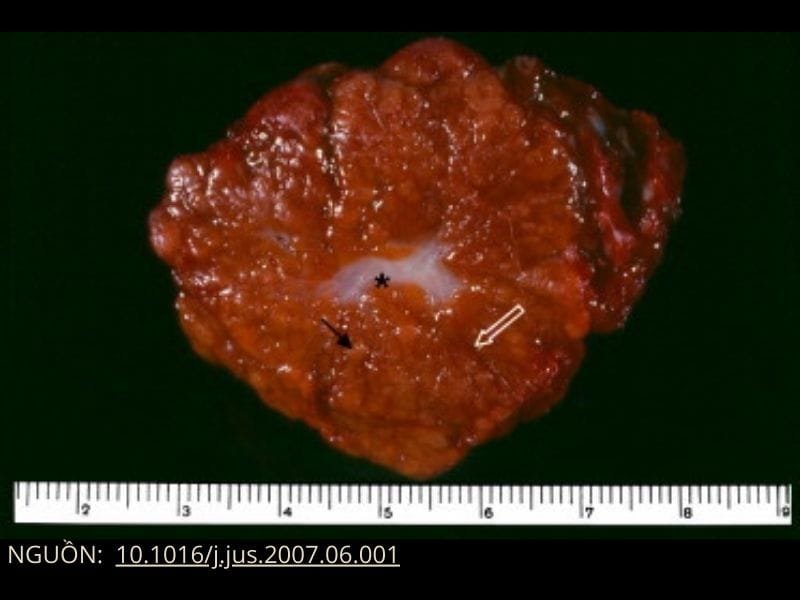
FNH được đặc trưng bởi sự hiện diện của “sẹo trung tâm” với hình ảnh sẹo lõm, màu trắng xám, thường nằm ở trung tâm của tổn thương (nhưng không phải luôn có), với vách xơ tỏa ra ngoài, về phía ngoại vi của khối u ( Hình 1 ). Sẹo hình sao này chỉ được tìm thấy ở 50% tất cả các nốt FNH, nhưng vẫn coi là đặc trưng của bệnh (pathognomonic). Bản thân tổn thương thường có màu nhạt hơn mô xung quanh và đôi khi có màu vàng. Các nốt FNH thường không có nang; ranh giới của chúng được xác định rõ và đôi khi có phân thùy. Vị trí dưới nang không phải là hiếm và trong một số trường hợp (5–20%) khối u có cuống. Ngoài sẹo trung tâm, đặc điểm đại thể phổ biến nhất (có trong khoảng 80% tất cả các trường hợp) là sự hiện diện của nhiều tiểu thùy giả với các vùng xơ mạch và ống dẫn tỏa ra từ vách quanh tiểu thùy . Khoảng 1–2% trong số tất cả các nốt FNH chứa các vùng canxi hóa. (2)
Mô học
FNH chứa tất cả các loại tế bào được tìm thấy trong nhu mô gan bình thường, nhưng tổ chức cấu trúc bất thường do sự sắp xếp lại các tế bào gan và các tế bào Kupffer với các ổ tăng sinh ống mật. (2)
Sẹo trung tâm của FNH bao gồm collagen trưởng thành được bao quanh bởi các động mạch bất thường, tĩnh mạch dẫn lưu và vách xơ tạo thành một nang giả phân biệt với ung thư biểu mô tế bào gan, u tuyến tế bào gan và ung thư biểu mô tế bào gan dạng sợi (hepatocellular carcinoma, hepatocellular adenomas, and fibrolamellar hepatocellular carcinoma). Do đó, sinh thiết sẹo trung tâm là điều cần thiết để xác định chẩn đoán và loại trừ nguyên nhân ác tính. (1)
Tế bào học
Những tế bào gan này từ các tổn thương tăng sản dạng nốt khu trú không có gì đáng chú ý, khẳng định lại nguồn gốc lành tính. Giả sử mẫu sinh thiết không có “sẹo trung tâm”, ống dẫn mật hoặc canxi hóa giúp phân biệt giữa u tuyến gan và FNH. Trong trường hợp đó, nhuộm miễn dịch mô học có thể giúp chẩn đoán. FNH biểu hiện tăng glutamine synthetase nằm ở ngoại vi của các nốt, có thể nhuộm và xác định được.
V. BỆNH SỬ VÀ LÂM SÀNG
Tăng sản dạng nốt thường khu trú được phát hiện tình cờ, không có triệu chứng. Đôi khi kích thước lớn >10 cm đường kính, có thể gây đau và biểu hiện dưới dạng khối u bụng có thể sờ thấy. Vì các nốt tăng sản khu trú là tổn thương đơn độc nên gan to không phổ biến. Vỡ tự phát đã xảy ra nhưng cực kỳ hiếm.
VI. LÂM SÀNG
Trong phần lớn các trường hợp, FNH ban đầu không có triệu chứng. Ở một số bệnh nhân có u kích thước lớn hoặc vị trí nông có thể gây đau bụng mơ hồ, không đặc hiệu (liên quan đến áp lực tác động lên bao Glisson), khó tiêu, cảm giác đầy bụng hoặc khó chịu vùng thượng vị.
Các nốt FNH thường không có xu hướng chuyển đổi ác tính. Các biến chứng mà chúng gây ra bao gồm xuất huyết trong tổn thương, xảy ra ở 2–3% trong số tất cả các trường hợp. (Biến chứng như vậy thường gặp hơn nhiều ở u tuyến gan.) Tắc nghẽn tĩnh mạch gan còn ít phổ biến hơn và thậm chí đã có một báo cáo về hội chứng Kasabach–Merritt (đặc trưng bởi giảm tiểu cầu, thiếu máu tan máu, đông máu nội mạch lan tỏa thứ phát do dị dạng mạch máu) được cho là do FNH
VII.CHẨN ĐOÁN
Chẩn đoán FNH bao gồm sinh thiết hoặc hình ảnh học.
Xét nghiệm
Trong bối cảnh FNH phần lớn không có gì đáng chú ý.
- Nồng độ AFP (alpha-fetoprotein) thường nằm trong giới hạn bình thường
- Nồng độ ALT (alanine aminotransferase), AST (aspartate aminotransferase), ALP (Aalkaline phosphatase) và gamma-glutamyl transpeptidase (GGT) trong huyết thanh có thể tăng nhẹ. Tuy nhiên, cần loại trừ các tình trạng bệnh lý đi kèm vì chúng hiếm khi tăng cao khi chỉ có FNH.
Siêu âm
Siêu âm thường là phương tiện hình ảnh đầu tay để đánh giá các tổn thương gan, bao gồm cả FNH. Tuy nhiên, siêu âm có độ nhạy thấp 20% nên không được xem là tiêu chuẩn vàng. FNH thường xuất hiện dưới dạng khối đồng âm hoặc giảm âm với sẹo trung tâm tăng âm so với nhu mô gan.
Các đặc điểm mô học phân biệt FNH với các tổn thương gan khu trú khác cũng quan trọng trong quá trình siêu âm: sự hiện diện của một động mạch nuôi phát triển hướng tâm và được bao bọc trong sẹo trung tâm và kiểu tỏa ra của các động mạch trong tổn thương.
Siêu âm B – mode:
- Tổn thương có biểu hiện đồng âm hoặc giảm âm nhẹ so với nhu mô gan xung quanh (75–80%), tăng âm ít gặp.
- Khi nốt đồng âm, sự dịch chuyển của các cấu trúc mạch máu có thể là dấu hiệu duy nhất cho thấy sự hiện diện của nó.
- Khi nốt tăng kích thước, cấu trúc âm của nó ngày càng không đồng nhất.
- Đôi khi có hình ảnh phân thùy, ranh giới có thể khá rõ ràng hoặc không rõ ràng.
- Viền halo giảm âm ít gặp do nhu mô hoặc mạch máu xung quanh tổn thương bị đè nén bởi nốt. Thường rõ ràng hơn khi đi kèm nền gan nhiễm mỡ.
- Sẹo trung tâm thường tăng tâm (gặp trong 19% đến 47% trường hợp)
Siêu âm Doppler màu và Doppler năng lượng (2)
- Trong ⅓ trường hợp không phát hiện ra sự phân bố mạch máu hình sao hoặc hình nan hoa điển hình, vốn phát sinh từ động mạch nuôi trung tâm phì đại, thường tăng kích thước khi lượng máu cung cấp tăng.
- Trong hầu hết các trường hợp, phân tích phổ sẽ thấy tín hiệu động mạch phân bố trong và xung quanh nốt.
- Dòng chảy qua động mạch trung tâm có tính dao động với tần số đỉnh tâm thu cao (>1 kHz) và trở kháng thấp nhỏ hơn 0,65 (RI # 0,50–0,55). Giá trị này thấp hơn đáng kể so với RI của động mạch gan và có thể phản ánh những thay đổi thoái hóa ở các động mạch dạng nốt. Đo trở kháng động mạch rất quan trọng để phân biệt các nốt FNH với các tổn thương ác tính, chẳng hạn như ung thư biểu mô tế bào gan hoặc di căn gan. Các tổn thương di căn kích thước lớn có thể có các kiểu phân bố mạch máu lan tỏa tương tự như FNH. Ở cả ba loại tổn thương, hầu hết tần số đỉnh tâm thu cao, nhưng RI của một nốt FNH thường thấp hơn RI của một tổn thương ác tính (thường là >0,70).
- Trong một số trường hợp hiếm gặp, hiện tượng mạch máu phì đại cũng có thể được phát hiện ở mức động mạch gan ( Hình 6 ), với hình ảnh ngoằn ngoèo, giống như hình xoắn ốc phù hợp với đặc điểm động mạch nuôi .
Siêu âm có tiêm thuốc cản quang
Trong một số báo cáo chỉ ra rằng FNH và u tuyến tế bào gan có thể được phân biệt với hình ảnh động mạch giai đoạn sớm, cho thấy hình thái động mạch và hướng làm đầy. (1)
Chụp cắt lớp vi tính
Mặc dù không phải là tiêu chuẩn vàng, chụp cắt lớp vi tính có và không có thuốc cản quang là phương thức chụp ảnh giá rẻ và đáng tin cậy để chẩn đoán tăn sản dạng nốt khu trú. (2)
- Trước khi tiêm thuốc cản quang, FNH có vẻ giảm mật độ hoặc đồng mật độ, với sẹo ở trung tâm giảm đậm độ và vách xơ tỏa ra ở khoảng một phần ba số trường hợp.
- Sau khi tiêm thuốc cản quang, tổn thương tăng đậm độ nhanh chóng, thoáng qua ở pha động mạch sớm (20–30 giây sau khi tiêm) và tăng đậm độ bằng nhau ở pha tĩnh mạch cửa (70–90 giây sau khi tiêm). Trong pha nhu mô muộn (lên đến 5 phút sau khi tiêm thuốc cản quang), FNH vẫn có mật độ bằng nhau so với nhu mô xung quanh.
Tương tự trên MRI, sẹo trung tâm có thể tăng đậm độ ngay cả trong thig muộn. Điều này phản ánh quá trình rửa trôi chậm thuốc cản quang từ mô đệm nhầy tạo nên sẹo
Chụp cộng hưởng từ
Với chụp cộng hưởng từ, các tổn thương tăng sản dạng nốt khu trú có đặc điểm (1):
- T1: đồng đậm độ đến giảm đậm độ
- T2: đồng đậm độ đến tăng đậm độ
- Thì động mạch gan: tăng đậm độ.
- Thì tĩnh mạch cửa và thì muộn: tương đối mờ
Sẹo trung tâm có thể được xác định ở 50–70% các nốt có kích thước trung bình đến lớn và tỷ lệ phần trăm thấp hơn nhiều ở các tổn thương nhỏ (<3 cm). Nó xuất hiện giảm đậm độ ở T1 và tăng đậm ở T2 do sự hiện diện của các mạch máu, ống mật và hiện tượng gây phù nề và phân biệt rõ ràng nó với mô tổn thương xung quanh nó. Ở thì động mạch, sẹo trung tâm đặc trưng bởi giảm đậm độ tương đối ở pha động mạch, nhưng nó có thể trở nên tăng tín hiệu ở pha muộn. Hiện tượng này là do sự tồn lưu của chất tương phản trong mô trung mô lỏng lẻo của sẹo. (2)
Độ nhạy và độ đặc hiệu là 99% và 100% khi chụp với thuốc cản quang gadobenate dimeglumine. Do đó, chụp MRI có tiêm thuốc cản quang là phương tiện tốt nhất để chẩn đoán FNH. (1)
ĐIỀU TRỊ/ QUẢN LÍ
Do những rủi ro thủ thuật vốn có liên quan đến sinh thiết qua da và phẫu thuật cắt bỏ cùng với bản chất phát triển chậm, tăng sản dạng nốt khu trú nên theo dõi chặt chẽ bằng hình ảnh liên tục từ 3 đến 6 tháng một lần.
Tuy nhiên, sinh thiết hoặc cắt bỏ thường được thực hiện nếu bệnh nhân có triệu chứng, nếu lo ngại về bệnh ác tính tiềm ẩn khi kết quả sinh thiết vẫn không thể đưa ra chẩn đoán rõ ràng hoặc tổn thương tiếp tục phát triển. Liệu pháp dứt điểm vẫn là cắt bỏ bằng phẫu thuật.
FNH lần đầu tiên được mô tả vào những năm 1960 trước khi thuốc tránh thai đường uống được sử dụng rộng rãi. Kể từ đó, không có bằng chứng nào chứng minh được tỷ lệ mắc FNH tăng lên khi sử dụng estrogen. Tuy nhiên, hầu hết các trường hợp xuất huyết hoặc vỡ được ghi nhận đều xảy ra ở những bệnh nhân dùng thuốc tránh thai đường uống.
CHẨN ĐOÁN PHÂN BIỆT
Chẩn đoán phân biệt đối với FNH bao gồm:
- U tuyến gan
- Ung thư biểu mô tế bào gan
- Ung thư biểu mô tế bào gan dạng sợi
- U máu
- Tăng áp lực tĩnh mạch cửa vô căn không do xơ gan
- Các nốt tân tạo
- Bệnh di căn
TÀI LIỆU THAM KHẢO:
- Hamad S, Willyard CE, Mukherjee S. Focal Nodular Hyperplasia. [Updated 2022 Sep 26]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK532244/
- Venturi A, Piscaglia F, Vidili G, Flori S, Righini R, Golfieri R, Bolondi L. Diagnosis and management of hepatic focal nodular hyperplasia. J Ultrasound. 2007 Sep;10(3):116-27. doi: 10.1016/j.jus.2007.06.001. Epub 2007 Aug 1. PMID: 23396642; PMCID: PMC3478711.
XEM THÊM: SARCOMA PHẦN MỀM





